Một ca bệnh hiếm gặp, một tình huống lâm sàng đầy thách thức khi các phương pháp chẩn đoán thông thường "bó tay", nhưng với sự quyết đoán của đội ngũ y bác sĩ và sức mạnh từ sự phối hợp liên chuyên khoa nhịp nhàng cùng công nghệ can thiệp mạch (DSA) hiện đại, các bác sĩ Nhi Xanhpon đã 'giải mã' thành công nguyên nhân ho ra máu phức tạp, mang lại sự sống cho bệnh nhi 13 tuổi".
Thách thức chẩn đoán từ một va chạm nhẹ
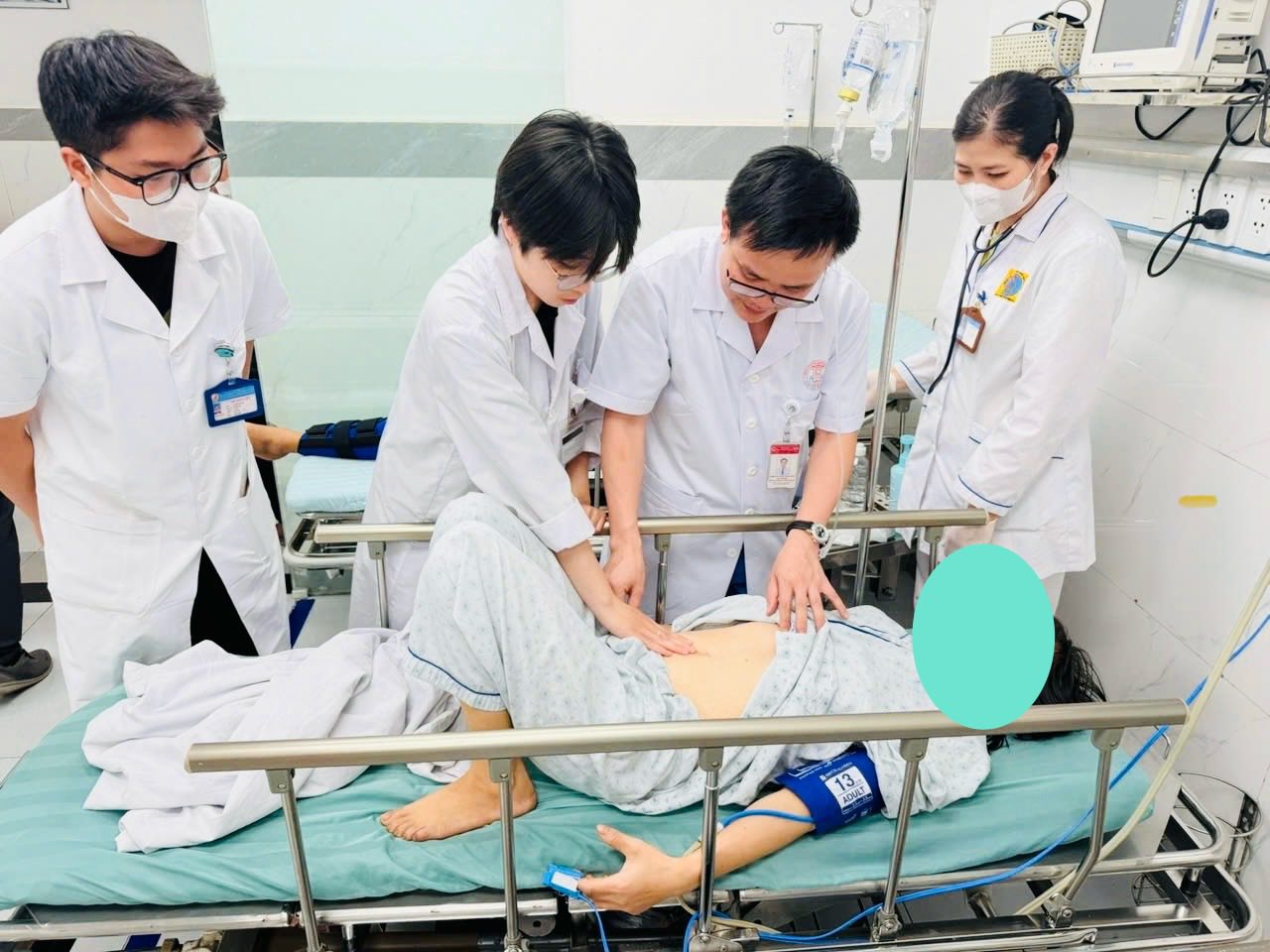
Bệnh nhi 13 tuổi nhập viện trong tình trạng ho ra máu khởi phát sau chấn thương nhẹ vùng lưng. Mặc dù các xét nghiệm cơ bản và chụp CT-Scanner lồng ngực có tiêm thuốc cản quang chưa phát hiện tổn thương thực thể rõ rệt, song tình trạng ho ra máu diễn tiến dai dẳng, tiềm ẩn nguy cơ sốc mất máu và suy hô hấp cấp.
Trước diễn biến phức tạp, các bác sĩ khoa Nhi Hô hấp đã quyết định thực hiện nội soi phế quản ống mềm – kỹ thuật chuyên sâu để thăm dò trực tiếp đường thở. Kết quả nội soi ghi nhận hình ảnh chảy máu rỉ rả và nhiều cục máu đông gây bít tắc phân thùy 9 phổi phải. Dù đã xử trí cấp cứu bằng bơm Adrenalin tại chỗ để cầm máu tạm thời, tình trạng bệnh lý vẫn tái phát, đặt ra nghi vấn về một tổn thương mạch máu nằm sâu trong nhu mô.
Nhận diện tổn thương bằng kỹ thuật DSA
Một cuộc hội chẩn đa chuyên khoa khẩn cấp đã được thiết lập. Các chuyên gia nhận định đây là trường hợp dị dạng mạch máu hiếm gặp, khó phát hiện qua các phương tiện chẩn đoán hình ảnh tĩnh thông thường. Bệnh nhi nhanh chóng được chỉ định chụp mạch số hóa xóa nền (DSA).
Bước ngoặt quyết định: Hình ảnh DSA đã "vạch trần" thủ phạm là ổ dị dạng động - tĩnh mạch (AVM) phế quản phải – một nguyên nhân gây ho ra máu cực kỳ hiếm gặp và nguy hiểm ở trẻ em, rất dễ bị bỏ sót nếu chỉ thăm khám lâm sàng thông thường, có thể gây tử vong nhanh chóng nếu không được can thiệp trúng đích.
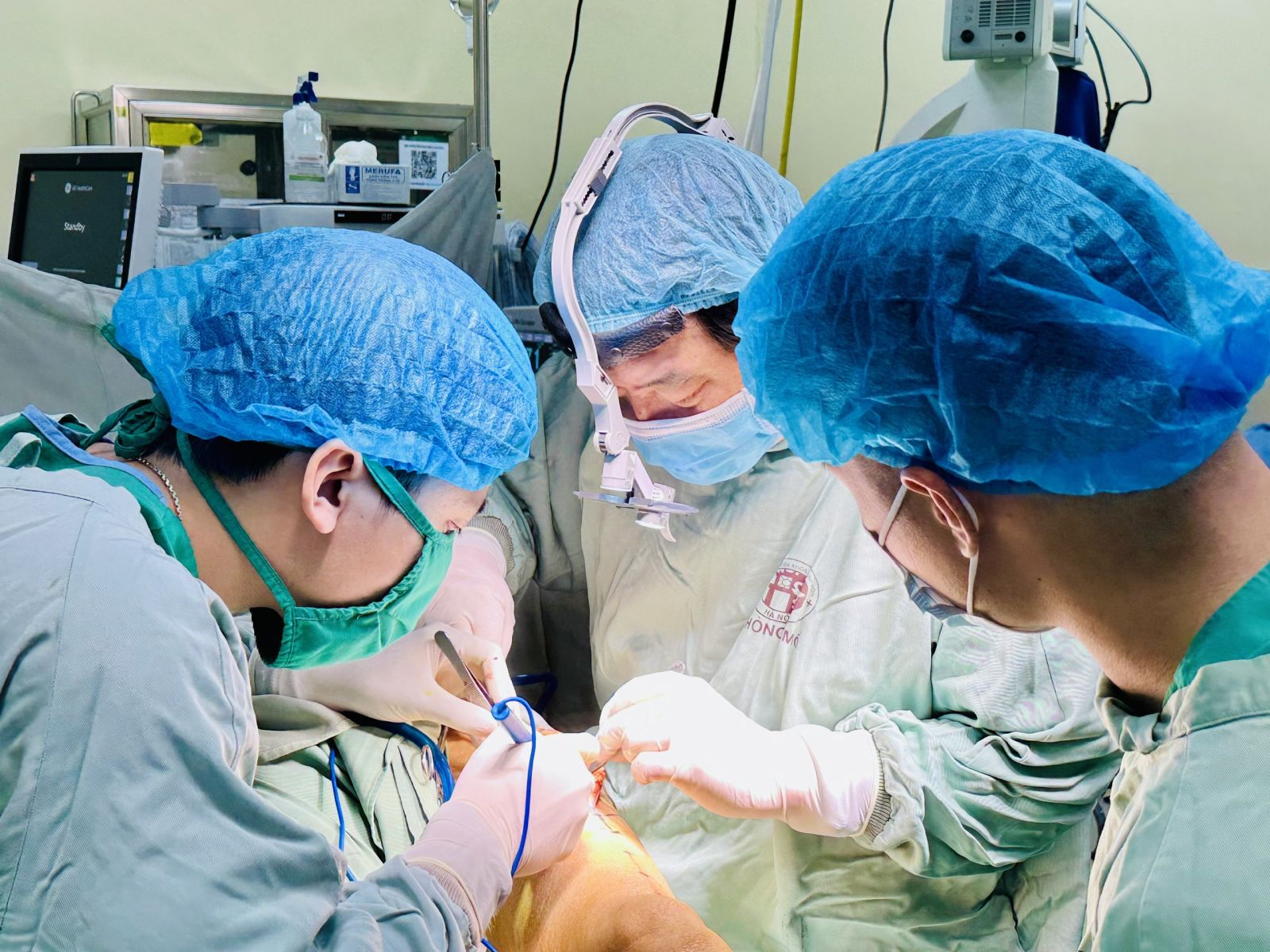
Kíp can thiệp đã tiến hành thuyên tắc mạch (Embolization) bằng vật liệu chuyên dụng (Lipiodol và Histoacryl). Với sự tỉ mỉ và chính xác, sau hai lần can thiệp để triệt tiêu hoàn toàn các nhánh mạch nuôi ổ dị dạng, tình trạng xuất huyết của bệnh nhi đã được kiểm soát hoàn toàn.
Tư duy điều trị hệ thống: Loại bỏ nguy cơ "bom nổ chậm"
Đáng chú ý, với tư duy điều trị toàn diện, các bác sĩ không chỉ dừng lại ở vùng phổi. Kíp bác sĩ đã chỉ định tầm soát mở rộng hệ mạch máu não nhằm tìm kiếm các tổn thương phối hợp. Việc kiểm soát các túi phình hoặc ổ dị dạng mạch máu não tiềm tàng giúp xây dựng một phác đồ bảo vệ tổng thể, loại bỏ nguy cơ "bom nổ chậm" có thể gây đột quỵ hoặc xuất huyết não cho trẻ trong tương lai
Bước tiến mới trong nhi khoa kỹ thuật cao
Sau 14 ngày điều trị tích cực và theo dõi sát sao, bệnh nhi chính thức được xuất viện trong niềm hạnh phúc của gia đình và đội ngũ y bác sĩ.
Thành công của ca bệnh này không chỉ đến từ trang thiết bị hiện đại mà còn nhờ sự phối hợp nhịp nhàng giữa các chuyên khoa: Nhi Hô hấp, Hồi sức cấp cứu Nhi, Gây mê hồi sức và Chẩn đoán hình ảnh can thiệp.
Việc làm chủ các kỹ thuật khó như nội soi phế quản nhi và can thiệp nội mạch DSA đã khẳng định vị thế của Bệnh viện Đa khoa Xanh Pôn trong việc điều trị các bệnh lý hiếm gặp, giúp bệnh nhi được tiếp cận y tế kỹ thuật cao ngay tại cơ sở mà không cần chuyển tuyến trung ương, giảm thiểu rủi ro và chi phí cho người bệnh.



 English
English
 Tiếng Việt
Tiếng Việt



.jpeg)



